【連載ばぁばみちこコラム】第四十八回 子宮外への適応 ー胎児の肺から赤ちゃんの肺へー

胎児のガス交換は子宮の中では胎盤で行われており、赤ちゃんの肺は呼吸という本来の役目は果たしていません。出生と同時に胎盤でのガス交換がなくなると、赤ちゃんは一瞬のうちに、肺でのガス交換を始める必要があります。肺は赤ちゃんが子宮外での生活に適応していけるかどうかの最も重要なカギを握っています。
胎内で赤ちゃんの肺はどのようにできあがっていくのでしょうか?
赤ちゃんの気管や肺は、妊娠4週頃の早い時期から作られはじめ、赤ちゃんは妊娠28週頃には胎外で呼吸ができるようになるまでに成長します。
赤ちゃんの肺は妊娠4週頃に、肺のもとになる呼吸憩室(肺芽)という小さなふくらみが、前腸の腹側の壁にできることから始まります。呼吸憩室は次第に大きくなり、やがて前腸の壁から離れます。呼吸憩室が前腸から分かれる際に気管が作られ、左右に1つずつ、2つの気管肺芽に分かれます。
気管と食道は、はじめはくっついており、気管の後ろの壁が開いて食道とつながっていますが、その後、気管と食道のあいだに壁ができることによって気管と食道は分かれます。
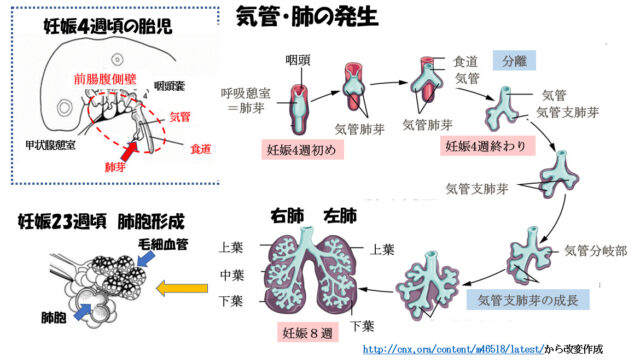
左右の気管支肺芽はその後も枝分かれを続け、気管支の一部にガス交換を行うのに必要な肺胞が現れます。
肺胞の構造は23週頃までに作られ、妊娠22〜24週頃から肺サーファクタントという肺胞を膨らませるのに必要な物質の産生が始まります。妊娠26週以降、肺胞はブドウの房のように数を増すとともに成熟がさらに進み赤ちゃんは自分の肺での呼吸ができるようになります。
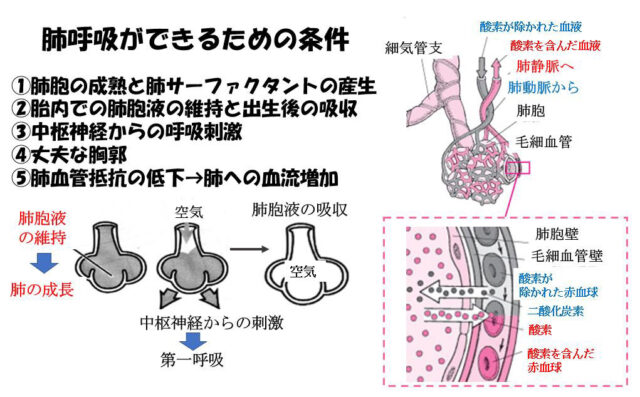
出生直後に赤ちゃんの肺呼吸ができるために必要な5つの条件
1.肺の成熟と肺サーファクタントの産生が十分であること
ガス交換に必要な肺胞は妊娠23週頃までに、肺サーファクタントは妊娠22〜24週頃から産生が始まりますが、作られる肺サーファクタントの量は、妊娠34週までは不十分で、肺胞が十分に膨らまないため呼吸窮迫症候群という、未熟児に特有な呼吸障害が起こる可能性があります。
2.胎内で肺胞液の量が維持されていることと出生後の吸収が速やかに行われること
胎内では、赤ちゃんの肺は肺胞液という液体によって満たされています。胎内で肺が成長するためには、肺胞液によって肺胞が広がった状態に保たれている必要があります。妊娠中にお母さんに破水が起こり、羊水とともに長期に肺胞液が流れ出すと、肺胞液の減少によって肺の低形成がおこることがあります。
また、分娩時に起こる陣痛によって、肺胞液の産生は減少し吸収が促進されます。肺胞液の吸収が遅れると、出生直後に新生児一過性多呼吸という一時的な呼吸障害が起こります。
3.自発呼吸が速やかな促されること
胎児の呼吸様運動は胎生10週頃から認められます。出生直後に臍帯が結紮され、痛みなどの感覚器の刺激、炭酸ガス分圧が上昇するなどの情報が中枢神経に伝達され自発呼吸が促されます。
赤ちゃんが胎内で胎児機能不全になると、呼吸運動は抑制されますが、さらに強い低酸素状態になると、延髄からの刺激によってあえぎ呼吸がおこり混濁した羊水を肺胞内に吸い込んでしまいます。その結果胎便吸引症候群という呼吸障害を起こします。
4.肺を膨らますのに必要な陰圧を作れる丈夫な胸郭であること
肺は、自動的に膨らむのではなく、横隔膜を引き下げることによって胸腔内にできる陰圧によって膨らみます。未熟なほど胸郭は成人に比べ非常に柔らかく、肺が十分に膨らむのに十分な陰圧を作ることができません。
5.肺血管抵抗がスムーズに低下し、肺へ十分な血液が流れること
胎内では、肺の血管は収縮しており、肺にはほとんど血液が流れていません(右心室からの血液の10%程度と言われています)。出生後、呼吸がうまく開始され、血液中の酸素分圧が上昇し、炭酸ガス分圧が低下すると、肺の血管が拡張したくさんの血液が肺に流れるようになります。これにより、肺胞でのガス交換はさらに改善します。
これらの5つの条件が整えば、肺は出生後10分ほどで正常まで膨らみますが、肺が十分に膨らんで、肺に血液がしっかり流れ安定するには生後48時間程度が必要です。
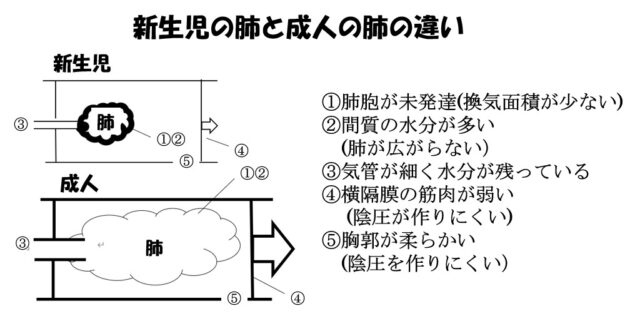
赤ちゃんの肺と大人の肺の違い
赤ちゃんと大人の肺の違いは、新しい風船と何度も膨らんだことのある風船の違いにたとえることができます。赤ちゃんの肺は初めて膨らませる新しい風船と同じで、膨らませるのには強い力が必要です。新生児の肺は膨らみにくいだけでなく、膨らませる力である横隔膜の筋肉が弱いこと、気管が細く、生まれた直後は肺や気管にまだ羊水などが残っているなど、さらに膨らみにくくなっています。
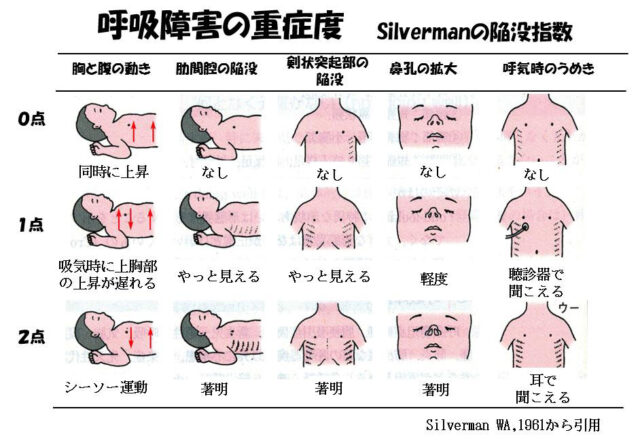
赤ちゃんに呼吸障害があると、どのような症状が認められるのでしょうか?

1.呼吸数が増える(多呼吸)
呼吸障害があると、1回の呼吸で換気できる量が少ないので、呼吸数を増やして換気量を補うため呼吸数が増えます。1分間の呼吸数が60回以上を多呼吸と呼んでいます。
2.うめき音(呻吟)
「うーうー」といううめき音を呻吟といいます。肺の膨らみの悪い赤ちゃんは、息を吐き切った後も声帯を閉じて肺胞がしぼむのを防いでおり、狭まった声帯から漏れてうめき音となります。
3.鼻翼呼吸
赤ちゃんは大人と違い、主に鼻で呼吸をしています。呼吸障害があると、少しでも酸素を取り込むために赤ちゃんは吸気時に鼻腔を広げてようとして鼻翼呼吸がみられます
4.陥没呼吸
赤ちゃんは胸郭が柔らかいため、横隔膜が作る胸腔内の陰圧によって、肋間腔や剣状突起部などの筋肉の弱い部分で陥没呼吸が著明となります。
5 .シーソー呼吸
横隔膜を使う呼吸が主な赤ちゃんでは、吸気時には横隔膜を下げるため、胸部、腹部とも同時に膨らみます。肺の膨らみが悪い場合には、吸気時に胸郭が陥没し腹部がふくらみ、呼気時には、その逆となるシーソー呼吸がみられます。
呼吸障害の重症度判定を客観的に行う評価法としてシルバーマンの陥没指数があります。各項目の点数を合計し、5点以上は重症とされています。
生まれた直後に問題となる赤ちゃんの主な呼吸器の病気
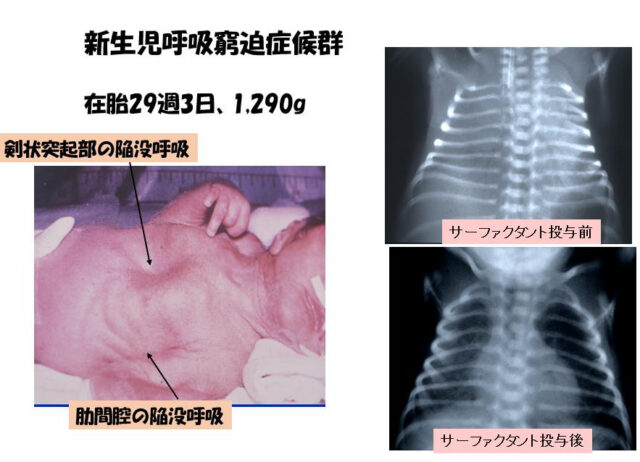
新生児呼吸窮迫症候群(RDS;Respiratory distress syndrome)
肺サーファクタントの欠乏が原因で、在胎週数が短い未熟な赤ちゃんほど重症となります。また、糖尿病のお母さんから生まれた赤ちゃんは、妊娠中に高血糖が続くと、インスリンがたくさん分泌され、肺サーファクタントの産生が阻害されます。
新生児呼吸窮迫症候群が起こるかどうかの予測には羊水や胃液を用いて検査が行われます。羊水や胃液を泡立て、顕微鏡で直径15μm以下の小さな泡の数を数えます。羊水や胃液の中にサーファクタントが十分あれば表面張力が減少し、小さな泡もたくさん安定しています。

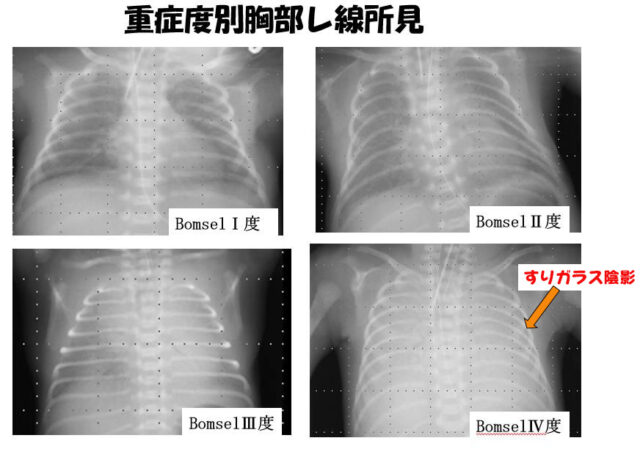
新生児呼吸窮迫症候群の重症度は胸部レ線のBomsel分類によって4つに分けられています。
最も重症なⅣ度では肺胞がほとんどつぶれ、ほとんどの肺胞に空気が入っておらず、すりガラス陰影と呼ばれています。
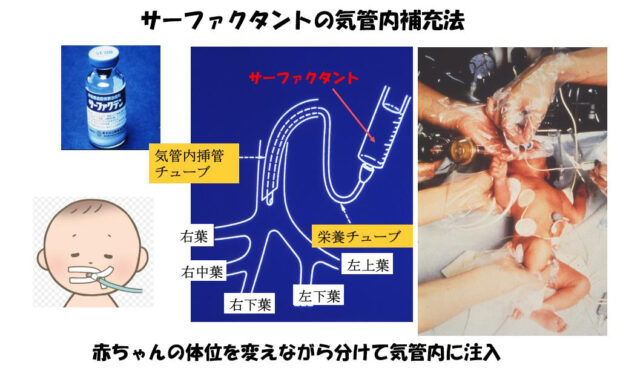
新生児呼吸窮迫症候群の呼吸障害は出生直後からみられ、適切な治療が開始されなければ生後数時間以内に呼吸障害はさらに強くなります。人工的に作られた人工肺サーファクタントの補充療法が最も有効な治療で、重症例では出生直後に投与が行われることもあります。
人工肺サーファクタントを挿管チューブの中に通した栄養チューブから気管内に注入し、バッグで膨らますと、肺胞が膨らんで酸素を取り込めるようになります。反応が良好な場合は、投与後速やかに改善が見られます。
新生児一過性多呼吸(TTN;transient tachypnea of the newborn)
陣痛が起こると分泌されるカテコラミンによって、肺胞液の産生が抑制され、吸収が促進されます。また、赤ちゃんが産道を通る時に赤ちゃんの胸郭にかかる強い圧によって、肺胞液は口腔、鼻腔か絞り出され、残りは、その後リンパ管や毛細血管を介して吸収されます。
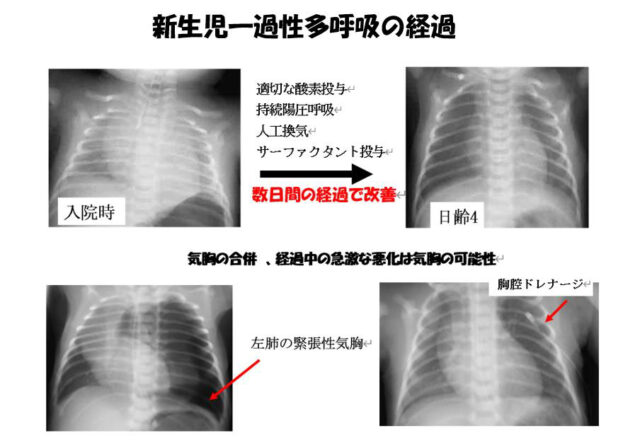
陣痛が起こる前の予定帝王切開で生まれた赤ちゃんでは胞液の吸収が遅れ、新生児一過性多呼吸を起こすことがあり、これは、正期産で生まれた赤ちゃんでは、最も多くみられる呼吸障害です。多くの赤ちゃんは数日の酸素投与などで改善しますが、呼吸管理が必要な重症な赤ちゃんや気道にたまっている肺胞液によって、呼気時に空気が出ていかず、肺に空気がたまりすぎて経過中に気胸を起こす赤ちゃんもあります。
胎便吸引症候群(MAS;meconium aspiration syndrome)
妊娠中の種々の原因から胎児が機能不全に陥ると、赤ちゃんの体の中では、「有効心拍出量の再分配」という現象が起こり、脳などの大切な臓器にたくさんの血液を集めて守ろうとします。
その際、消化管への血流は減少し、その結果、腸の蠕動運動が亢進し肛門括約筋が緩むため、胎児は羊水の中に胎便を排出し、羊水は胎便で濁ります(羊水混濁といいます)。胎児が胎内でさらに酸素不足が続き、あえぎ呼吸を繰り返すと、濁った羊水を肺に吸い込み胎便吸引症候群という重症の呼吸障害を引き起こすことがあります。
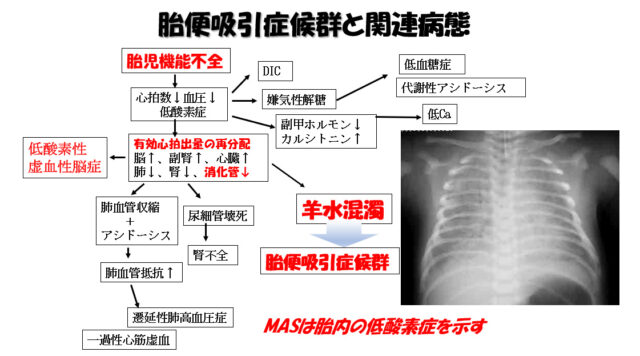
胎便吸引症候群は胎内での酸素不足を示しており、全身の臓器への影響も同時に気をつける必要があります。出生時には気管挿管による吸引や人工肺サーファクタントによる洗浄と補充が必要なことがあります。また、様々な合併症にための集中治療が必要なことがあります
さいごに
胎内で、唯一使われていない肺に、生命を維持するのに不可欠なガス交換という機能を一瞬にしてゆだねていることに命の不思議を感じます。赤ちゃんが生まれてすぐ、水浸しの肺で空気を吸い込んでしっかり呼吸できることは奇跡的です。呼吸が難しい赤ちゃんを蘇生する時、「がんばれ!がんばれ!!」といつも思っていました。
赤ちゃんの呼吸障害は進行が早く、重症化することも多いですが、早期に治療を開始することによって、後遺症なく治ることが期待されます。今日もまた産まれてくる赤ちゃんを応援しています。
ではまた。 Byばぁばみちこ
