【連載ばぁばみちこコラム】第八十一回 幼児健康診査-視覚の異常-
乳幼児健診では、子どもの身体発育や精神発達だけでなく、視覚や聴覚などの異常についても診察を行います。視覚の異常は、日常生活の中で気になることがないかお母さんからの情報によってわかることが多く、治療できるタイムリミットがありますので、それまでに異常を見つける必要があります。
眼の構造と物が見える仕組み
外部の物に当たって反射した光は、眼の入口である角膜を通って眼球に入り、光の量を調整する瞳孔、レンズの役割を果たす水晶体を通り、フィルムの働きを持つ網膜に達します。眼は角膜から網膜まで全て透明な組織で、眼球に入った光は妨げられることなく網膜に届きます。
網膜は、透明な膜で、眼球の内側をぐるりと覆っており、その表面には1億以上の「視細胞」があり、光の情報は電気信号として、視神経を通って脳へと送られます。赤ちゃんの視神経は生後10週、見え方に大きく関係する黄斑部は生後半年頃には完成します。
赤ちゃんの視力発達の目安
生まれたばかりの赤ちゃんの視力は明暗が分かり、物の形がぼんやりと見える程度です。
生後1ヶ月くらいには、目の前の手の動きが分かる程度の視力になります。その後、3歳までに急激に視覚は発達し、視力は1歳で0.2~0.3、3歳で0.6〜0.9くらいになり、5歳で大人とほぼ同じ1.0以上の視力となり、6〜8 歳の時期に視力は完成します。
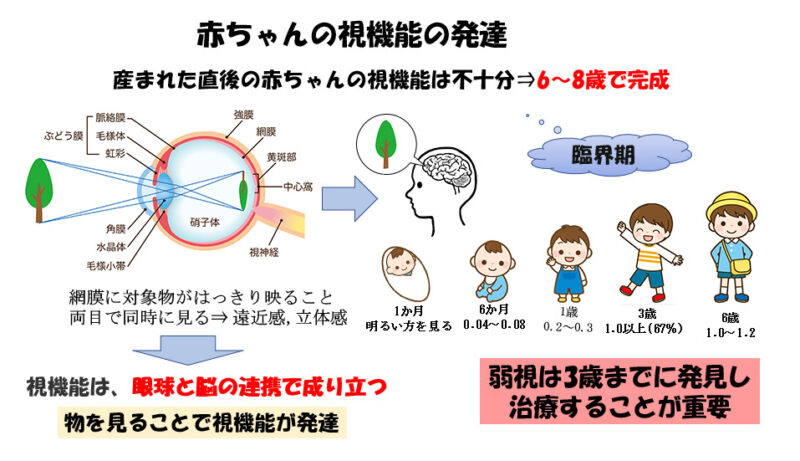
赤ちゃんの視機能の発達には臨界期がある=乳幼児期は目の機能が発達する重要な時期
赤ちゃんの目の構造は生まれた時にはほぼ完成していますが、視機能はまだ十分でなく、生まれた後に両目で物を見ることによって遠近感や立体感などの目の機能が育っていきます(第52回 感覚の発達とママとのコミュニケーションをご参照下さい)。目の機能が発達するためには、生まれた後に網膜にはっきりした対象物が映ることが不可欠です。
視機能は8歳くらいまでしか育たないと言われており、この時期を過ぎると、いくらはっきりした映像が脳に伝わっても視機能の回復が見込めません。この6~8歳までの時期がタイムリミットで「臨界期」と呼ばれています。視力を回復するには3歳頃までの早い時期に治療を開始し、良くなるまで継続することが必要です。
赤ちゃんの視力が順調に発達するためには
視力が順調に発達するためには、絶えず目で物を見ていることが必要で、その際大切な条件が2つあります。
①網膜に対象物がはっきり映り、映った物が脳に正しく伝わること
網膜に映った像が視神経(視覚伝導路)を通って大脳に伝えられて、脳がその情報を認識することで、はじめて「見えた」ことになります。
網膜に映る像がぼやけていると、視覚伝導路に適切な刺激が与えられないこととなり、視力が発達せず、弱視になってしまいます。視覚の発達が完成する6~8歳は、脳細胞の発達の完成時期と連動しています。
②「遠近感」や「立体感」が育つために両目で同時に対象物を見ること
両目で物を見る機能である「両眼視機能」は、両目同時にピントの合った映像を脳に送ることによって発達し、遠近感や立体感は6歳くらいで完成します。
乳児健診での赤ちゃんの視覚異常の発見=弱視を予防することが目的

乳児健診では治療を行うことのできる臨界期までに赤ちゃんの視覚異常を見つけ、治療によって弱視を予防することが目的です。治療の目標は眼鏡をかけて1.0の視力が出ることです。
弱視とは?
「通常の教育をうけるのが困難な低視力」で、眼鏡をかけても視力が十分でない場合を指しますが、早期発見、早期治療で治療可能なことがほとんどです。
生まれた時から弱視である子どもはなく、成長過程で様々な要因によって正常な視力の成長が止まって弱視がおこります。早期に治療を開始するほど、治療に反応して視力の改善が期待されます。 子どもの弱視に気づくのは難しく、片目が悪くても、もう片目がきちんと機能していると、子どもはそれに適応してしまうため見えにくいことが分かりません。
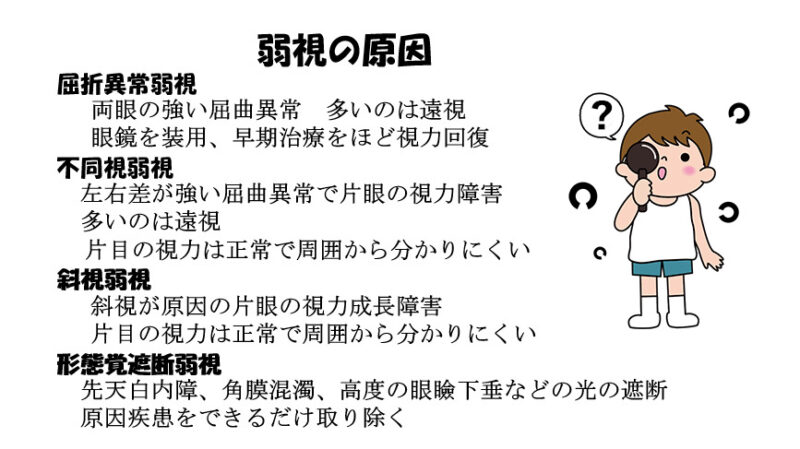
弱視の原因
弱視の原因として主なものが4つあります。
①屈折異常弱視
遠視・近視・乱視が両眼とも強いためにおこる両眼の視力障害です。多いのは遠視で、遠近ともピントが合わず、生まれつき物がはっきり見えていない状態であるため視力が成長しにくくなります。子どもが目を細めたり、近づいてものを見るなどの症状で気づくことがありますが、視力検査ができる年齢まで気付きません。眼にあった眼鏡を装用することが大切です。
②不同視弱視
遠視・近視・乱視に左右差が強いためにおこる片眼の視力障害で、いちばん多いのは遠視です。片目の視力は正常に発達しており、生活に不自由はないため周囲からは気づかれません。弱視眼の視力の改善が思わしくない場合は、健眼の遮閉を行います。
③斜視弱視
斜視は、右眼と左眼の視線が違う方向に向いている状態です。見た目にわからない程度の軽い斜視のこともあり、片目の視力は正常に発達しているため、周囲からは分からないことがあります。
④形態覚遮断弱視
先天性白内障(生まれつき水晶体に濁りがある)や眼瞼下垂(上まぶたが下がって、瞳孔を覆っている)などで光の通り道がふさがれ、網膜に映像が届かないために起こる弱視です。原因を取り除くことが第一で、天白内障では水晶体の混濁の程度に応じて、水晶体摘出手術が行われます。
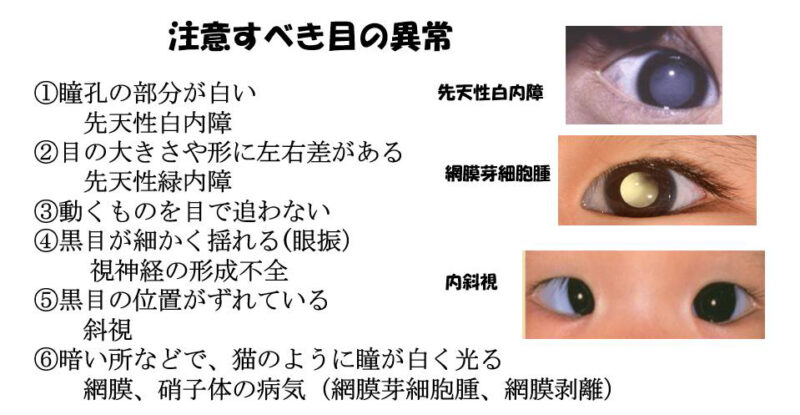
視覚異常を発見するための注意点
出生から4カ月健診頃までは、白内障や緑内障などの先天性の目の病気がないかを見つけることが主になります。また、その後は子どもの弱視の原因として頻度が高い斜視や高度の屈折異常(遠視や乱視)などを早く見つけ、子どもの視力を守ることが重要です。そのためには、お母さんやお父さんが、子どもさんの視線を見て、変わったことがないかを観察することも大切です。
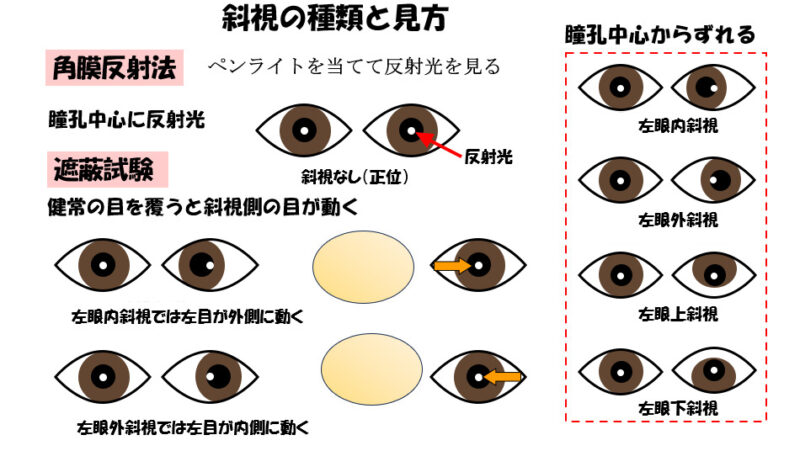
斜視の種類
外見的に眼の位置がずれていて、両眼の視線が正しく目標にあわない状態を斜視と言います。お母さんが、子どもさんの目を見た時、左右の目の向きがずれていると感じられると思います。
斜視には、黒目が内側を向く内斜視、外側を向く外斜視、斜視のある方の眼が上を向いている上斜視、下を向いている下斜視などの種類があります。
斜視かどうかを見るためには、ペンライトを両眼にあてて角膜からの反射を観察します。両眼ともに瞳孔の中心に反射光が観察されれば、斜視がないと言えます。反射光が瞳孔中心からずれていれば内、外、上、下斜視が疑われます。
次に、片眼ずつ交互に手指で隠して、左右の目の固視や追視に違いがないか観察します。片一方の目を覆って、覆っていない方の眼の位置がずれた場合には斜視と判定できます。
また、斜視でない眼を隠すと、斜視のある方の目では固視でき二幸ため、眼球が揺れることがあります。
乳児内斜視
4カ月健診の際に「赤ちゃんの黒目が一方だけ内側に向いている」と心配されるお母さんがいらっしゃいます。これは乳児内斜視です。
生後2~3か月頃から、両目で物をみる機能(立体視)が急速に発達すると、一時的に内斜視がみられることがあります。正常な乳児では生後4か月で約85%、生後6か月になると95%以上が治りますが、程度がひどい大角度の内斜視では自然軽快はほとんどありません。未治療のまま3か月以上放置されていると弱視を来し、立体視ができなくなります。斜視角が大きく(30Δ以上)、常に斜視が目立ち斜視角の変動が少ない場合には、超早期の手術矯正を含めた眼科治療が必要になりますので、早期に受診を行う必要があります。
両眼視機能は子どもにとって眼と手の協調運動や運動能力の発達に欠かせず、将来の発達に影響を及ぼす可能性があります。
3歳児健診は視覚異常発見のラストチャンス

視機能は3歳頃までに急速に発達して6〜8歳頃に完成し視力が決まります。視力の発達の遅れ(弱視)は3歳児健診で発見されれば就学までに治療をすることができますが、発見されずに8歳頃までの臨界期を過ぎてしまうと、十分に視力が向上しません。3歳児健診は、弱視を発見して治療につなげるためのラストチャンスといえます。
3歳児健診で早期発見が重要な弱視の一つに、屈折に左右差がある片眼性の弱視(不同視弱視)があります。片眼の弱視は問診や視力検査で見落とされることがあります。
また、視力検査ができない子どもの中には、屈折異常による視力不良時児が隠れている可能性が高く、屈折検査が必要です。
3歳児健診に視覚検査が導入されたのは1991年の母子保健法で、全国の自治体で視力検査が始まりました。一次検査はランドル環を用いて家庭で行われていましたが十分な検査が難しく、多くの弱視が見逃されてきました。2015年に、簡便な屈折・眼位スクリーニング機器の一つであるスポットビジョンスクリーナーを用いた視覚検査が3歳健診に導入され、弱視の主な原因となる屈折異常や斜視のスクリーニングが簡便に実施できるようになりました。
3歳児健診での視覚検査の流れ
1.一次検査(家庭)
見え方に関するアンケートによる問診と保護者によるランドル環を用いた左右眼の視力を検査します。
2.二次検査(健診会場)
家庭でのランドル環を用いた左右眼の視力検査が不能な場合や、左右いずれかの視力が0.5を確認できない場合は健診会場で視力を再検査します。また、全員に屈折検査機器 スポットビジョンスクリーナー(SVSを用いた)検査を行います。
3.眼科精密検査(眼科医療機関)
スクリーニングで異常判定された場合や測定が不能の場合には異常判定となり「目の精密検査が推奨されます」というアラートが表示され、眼科医療機関で精密検査を行います。

子どもの目の健康
子どもの目は、3歳6ヶ月ごろまでに視力1.0程度まで成長し、7歳ごろまでには完成しますが、その後は目の機能は生活習慣などで悪化する傾向が見られます。視力を維持するためには幼い頃から目に良い生活習慣を心がける必要があります。
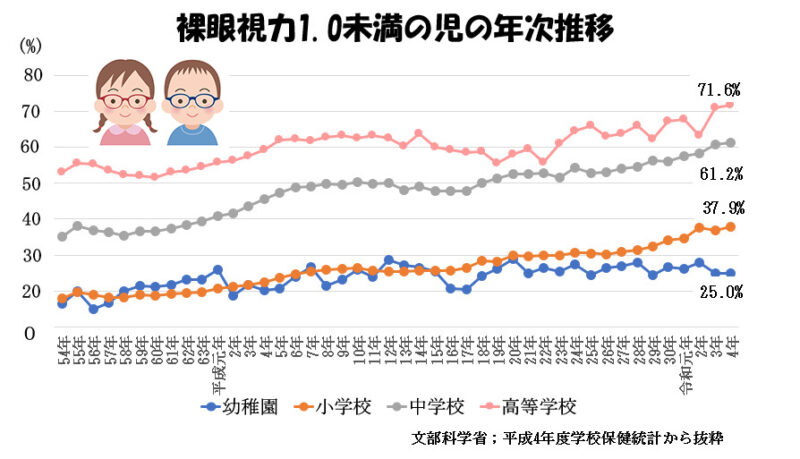
文部科学省は、幼児、児童及び生徒の発育及び健康の状態を明らかにすることを目的として、学校保健統計調査を昭和23年度より毎年実施しています。文部科学省が平成4年度に発表した学校保健統計によれば、裸眼視力1.0未満の子どもの割合は年々増加傾向にあり、学校段階が進むにつれて高くなっています。令和4年では小学校で3割を超えて、中学校では約6割、高等学校では約7割となっています。
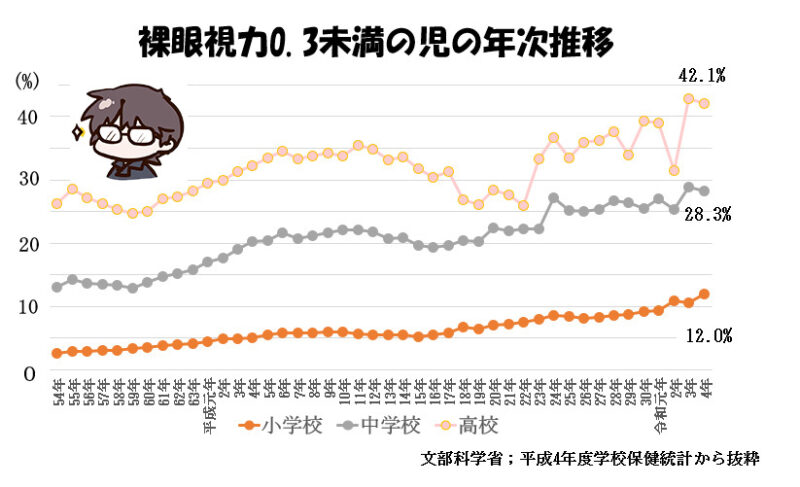
また、裸眼視力0.3未満の子どもの割合も年々増加傾向にあり、学校段階が進むにつれて高くなっています。令和4年では小学校で1割を超えて、中学校では約3割、高等学校では約4割を超えています。
デジタル機器使用の影響
コロナ禍で外出が自粛され、デジタル機器を使う時間が増えたことに伴って、子どもの視力低下や急性内斜視の発症が増えているとの報告があります。 原因のすべてがデジタル機器にあるわけではありませんが、無関係だとは考えられません。
2019年にWHOは「2歳~4歳の子どものデジタル機器の使用は1時間を超えないようにすること、2歳未満はテレビやデジタル機器を視聴させないことが望ましい」というガイドラインを出しました。また、画面が小さいほど目への負担は増えますので、できるだけ大きな画面で見せるようにすることも大切です。
さいごに
 2023年日本眼科啓発会議は、子どもたちの視力を見守り、目の健康を推進するため、「はぐくもう 6歳で視力1. 0」という願いを込めて、6月1 0日「こどもの目の日」記念日を制定しました。
2023年日本眼科啓発会議は、子どもたちの視力を見守り、目の健康を推進するため、「はぐくもう 6歳で視力1. 0」という願いを込めて、6月1 0日「こどもの目の日」記念日を制定しました。
視力が順調に伸びるためには、「弱視」の早期発見・治療が大切です。弱視は予防や治療ができますが、6~8歳の臨界期を過ぎると治療が難しくなりますので、3歳児健診を忘れずに受診してくださいね。
お子さんがいつまでもつぶらな瞳であなたを見つめることができますように。
ではまた。 Byばぁばみちこ
